


- Blog記事一覧 - 2024 8月の記事一覧
2024 8月の記事一覧
「めまい」を発症された方は多いと思いますが、めまいを起こす疾患は多々あります。
その「めまい」を起こす一番多い疾患として良性発作性頭位めまい症(BPPV)というものがあります。医学的にはめまいを訴えている人の約50%の発症といわれており、すなわち、めまいを発症する半数はこの疾患ということになります。

耳石(耳の中にある数個の石)が何らかの原因で剥がれてしまい、頭の位置が変化して内耳にある後半規管または外側半規管が刺激されると、それに反応して、短時間の回転性めまいまたは動揺性めまいが生じる疾患
MSDマニュアル家庭版から引用

めまいの種類には回転性めまいと浮遊性めまいがあります。
回転性めまいとは、グルグル回っているようなめまいで、患者さんは「天井が回っている」、「世界が回っている」と表現することがあります。遊園地のコーヒーカップに乗った後、目が回って気持ち悪くなったりしませんか?それが、コーヒーカップに乗っていなくて起こる感覚と思ってください。
浮遊性のめまいは、表現的には「フワ~とする」、「フラつくような」めまいの感覚で血流に問題があることが多いです(必ずしもそうではありません)。
良性発作性頭位めまい症(BPPV)のめまいの特徴は、回転性めまいから動揺性めまいに移行することが多くみられます。
三半規管は3つありますが、耳石が剥がれて浮遊してしまう三半規管は、重力の関係で一番下にある後半規管(85~95%)が圧倒的に多いです。次に真ん中にある外側(水平)半規管(5~15%)です。
さらに、三半規管は左右1つずつあるのですが、右の後半規管に一番起こりやすいといわれています。
良性発作性頭位めまい症(BPPV)を発症しやすいもの(リスクファクター)に以下があるといわれています。
ちなみに好発年齢は50~70歳代で、男性よりも女性のほうが多いといわれています。
良性発作性頭位めまい症の症状は、典型的には頭を動かした時の回転性めまいですが、動揺性めまい(フワフワすると訴える人が多い)を自覚している人もいます。また、吐き気や嘔吐を起こすこともあります。
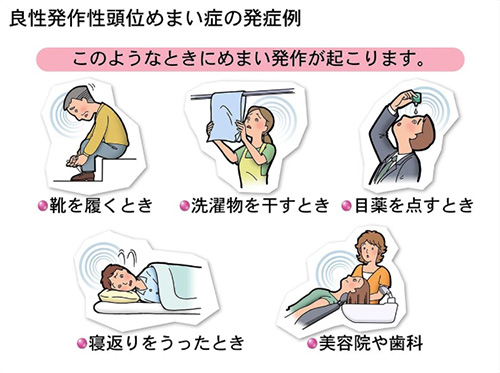
回転めまいが起こるケースは、寝ていて起きた時、低気圧の時(台風など)など突然発症することが多いです。
良性発作性頭位めまい症は、50~70歳代の女性の発症が多く、喫煙者、肥満者、高血圧、脂質異高値常症(総コレステロール高値)、骨粗鬆症、血清ビタミンD値低下、頭部外傷、脳卒中、片頭痛を持っている人、高齢者に多いといわれています。
良性発作性頭位めまい症は耳鼻科領域の疾患で、耳鼻科では画像検査で判断するのではなく、実際に頭を動かしてめまいの誘発を再現し、眼振をみて判断していきます(ディスクホールパイク検査)。
実際は、良性発作性頭位めまい症(BPPV)を起こして経過が立っていると眼振が出ないことが多いです(動揺性めまい)。
まずは、左右どちらの三半規管に問題があるかをしっかり評価していきます。セルフで耳石置換法を行う人がおりますが、評価をせずにやみくもに耳石置換法を行ってしまうと悪化をしてしまいますのでご注意ください。
当院のご予約の前に、まずは耳鼻科か脳神経外科を受診して頂いた方がいいでしょう!
耳鼻科または脳神経外科では、めまい止めの薬、吐き気や嘔吐がある場合はそれを抑制する薬を処方されます。薬の服用でめまいは少しづつ軽減していくことが多く、剥がれた耳石がリンパ液で自然に吸収されて症状が軽減することも多いです(自然回復するのは平均39日といわれています)。
しかし、薬だけではめまいの症状は長引くことがあり、根本的な解決にはならないことがあります。
経験的に即効性が高い、なおかつ根本的な解決方法としては、剥がれた耳石を頭を動かしながら後半規管内または外側半規管内を経由してめまい神経が刺激されない場所(卵形嚢)に戻す耳石置換法という方法をおこないます。
耳石置換法の良性発作性頭位めまい症に対する有効率は60~80%と報告されています。
後半規管BPPVに対する耳石置換法はイプリ法(エプリー法)という方法で、外側半規管BPPVに対する耳石置換法はグフォ-ニ法という方法、外側半規管クプラ結石症BPPVに対する耳石置換法は逆グフォーニ法を用います。
GoogleやYahoo、YouTubeで検索すると耳石置換法が多く掲載されておりますが、耳石置換法のやり方に関してはコツがありますので、やみくもに実施してしまうと効果がみられないことがあります。効果がみられないだけならいいのですが、最悪の場合、めまいが悪化することもあるのでご注意ください。
当院では、良性発作性頭位めまい症の耳石置換法をおこなっております。ただ、嘔吐がある時はそれを止めなければならないため、その場合は救急か耳鼻科に通院してください。
【料 金】
耳石置換法(1回) 3,300円(税込) ※ 初検料込み
一番多い後半器官BPPVに対する耳石置換法のイプリ法は、1回実施の成功率は80%、4回の繰り返し実施で成功率は92%といわれています。すなわち、1回でめまいの改善がみられない場合は、最大4回(1日1回)までイプリ法の実施を行うということになります。
外側半規管BPPVに対する耳石置換法のグフォーニ法は、1回実施での成功率は48.4%、2回以内の実施で60.9%の成功率という報告があります。
外側半規管クプラ結石症BPPVに対する耳石置換法の逆グフォーニ法は、成功率の報告はありません。
耳石置換法を実施してめまいが改善された場合、1年以内の再発率は20%、3年間では再発率が30~50%といわれています。これは参考にして頂ければと思います。
これらはあくまで確率になりますので、参考程度におさめてください。
医療機関でCT、MRIなどの画像検査で異常がなく、3ヶ月以上続くめまいというものは存在します。この3ヶ月以上続くめまいを慢性めまいといいます。
2017年からこの慢性めまいにPPPD(トリプルピーディー)」という持続性知覚性姿勢誘発めまいという疾患があります。
これは、良性発作性頭位めまい症(BPPV)などの急なめまいの発作後に「フワフワ感」、「不安定感」、「浮動感」などが3ヶ月以上続く慢性めまいで、姿勢の変化や視覚の刺激で悪化するのが特徴です。また、心理的ストレスが関与しているともいわれています。
この場合、脳の過敏性が原因で耳石置換法は適用外となりますので、前庭エクササイズ(めまい体操)などでアプローチしていきます。
最後にめまいを起こした時に、耳鳴り、難聴がある場合、良性発作性頭位めまい症(BPPV)またはPPPDの可能性は低く、メニエール病などを疑います。
その場合、めまいの原因が違うため、耳石置換法または前庭エクササイズ(めまい体操)を行うことは推奨しません。
なぜなら、効果がないうえに悪化する可能性があるからです。
めまいでお困りの方は、まずはご相談ください。
薬剤の使用過多による頭痛は薬物乱用頭痛ともいいますが、とくに多いのが、頭痛の中で最も多い緊張型頭痛や片頭痛などに対して、頭痛薬を使用しすぎることによって起こる慢性の頭痛です。市販の鎮痛薬の使用過多でも起こります。
頭痛薬を服用し数ヶ月にわたって頭痛がある場合は、薬物乱用頭痛の可能性があります。

薬剤の使用過多による頭痛が起こりやすい頭痛薬は、NSAIDs(非ステロイド性消炎鎮痛薬)、アセトアミノフェンというものが多く、NSAIDsは商品名でいうとロキソニン、イブプロフェン、ボルタレン、ナイキサン、セレコックスなど、アセトアミノフェンは商品名でいうとカロナールです。
また、片頭痛の薬であるトリプタン製剤やエルゴタミン製剤でも起こりやすくなります。

以下のような症状がある場合には、薬剤の使用過多による頭痛の可能性が高くなります。
頭痛薬については、医療機関で処方される薬だけでなく、市販の薬も含まれます。
頭痛薬を飲み過ぎると、なぜ頭痛が悪化するのでしょうか?
現在、そのメカニズムは完全にはわかっていません!
ただし、頭痛薬を飲み過ぎることによって、中枢神経系(脳・脊髄)が変化を起こし、痛みに対して敏感になってしまうことが考えられています(中枢性感作)。
脳内には痛みを抑えるシステムが備わっており、おそらく頭痛薬の頻用によりそのシステムに異常が生じて、痛みの調節系がうまく働かなくなっていると思われます。
頭痛を起こしている原因の頭痛薬を服用しないことが一番の治療になります。
ただ、頭痛薬を止めてしまうと頭痛が増悪してしまうことがあるので(反跳痛)、すぐに頭痛薬を止めることは難しいのが現状です。したがって、徐々に頭痛薬を減らしたり、あるいは頭痛のコントロールをするために鎮痛薬を変えたり、漢方を処方されたり様々な方法をすることがあります。
まずは、頭痛専門の医療機関に受診することをおすすめします。
個人差はありますが、頭痛が軽減するのに3ヶ月ぐらいかかることがあります。
当院では、薬剤の使用過多による頭痛の患者様は多く来院されます。
当院での施術は、頭痛専門の医療機関に通院しながら頭痛のコントロールをしていきます。鍼をすることがありますが、鍼が苦手な方は手技療法を行っていきます。
参考にして頂ければと思います。
肩インピンジメント症候群とは、スポーツ動作では野球などの投球、バレーボールでのスパイク、バドミントンのスマッシュ、テニスのサーブのように頭上で腕をスイングする動きを繰り返すことで起こりやすくなります(オーバーヘッドモーション)。
また、日常生活では窓を拭く動作、腕を上げる筋トレなどの繰り返しで起こりやすくなります。
ちなみにインピンジメントとは「衝突する」という意味になります。
肩インピンジメント症候群には、肩峰下インピンジメントと関節内インピンジメントの2つあるのですが、一番多い肩峰下インピンジメントについて解説していきます。

肩インピンジメント症候群が起きるメカニズムは、腕を頭上に上げてスイングする動作によって上腕骨と肩峰が衝突しやすくなります。その衝突を繰り返すことで、肩の痛み、引っかかり感、違和感などを起こします。
具体的にいいますと、腕を60°~120°の間で上げた時の動作によってインピンジメント(ぶつかり)は起こりやすくなり、痛みなどの症状が現れます(ペインフルアークサイン)。

肩インピンジメント症候群の痛みや違和感は放置しても日常生活は送れるのですが、とくにスポーツの場合は症状を放置してはいけません!
なぜなら、衝突を繰り返すことによって、腱板といわれる棘上筋腱が断裂(腱板断裂)してしまう可能性があるからです。
なぜ棘上筋腱が断裂してしまうのが問題かというと、棘上筋腱は血流が悪い場所のため、断裂してしまうと再生がしにくく、長期に渡ってスポーツが出来なくなってしまうからです。最悪再生が見込めない場合は、手術になることもあります。

肩インピンジメント症候群を起こしやすい人の特徴は以下があげられます。

まず、リコンディショニングとは「コンディションを整える」という意味になります。すなわち、意味的には日常生活を過ごしながら、またはスポーツ復帰やプレーをしながらのリハビリとなります。
施術は、電気や温熱などの物理療法または鍼を行っていき、リコンディショニングは肩甲骨や胸郭、背骨(主に胸椎)の可動域を広げて柔軟性をアップさせていくようにします。
施術期間または良くなる期間は人によって様々ですが、おおよそ1~3ヶ月ぐらいをみています。
参考にして頂ければと思います。
いつの間にか骨折とは、その名前の通り高齢者がいつの間にかに骨折をしてしまうことをいいます。
その要因は骨粗鬆症で、骨がもろくなって日常生活での動作の繰り返しの衝撃で骨折してしまう状態となります。
骨粗鬆症は自覚症状がないため、医療機関に通院することが少なく、骨折をしてはじめて骨粗鬆症と整形外科医から言われることがほとんどです。
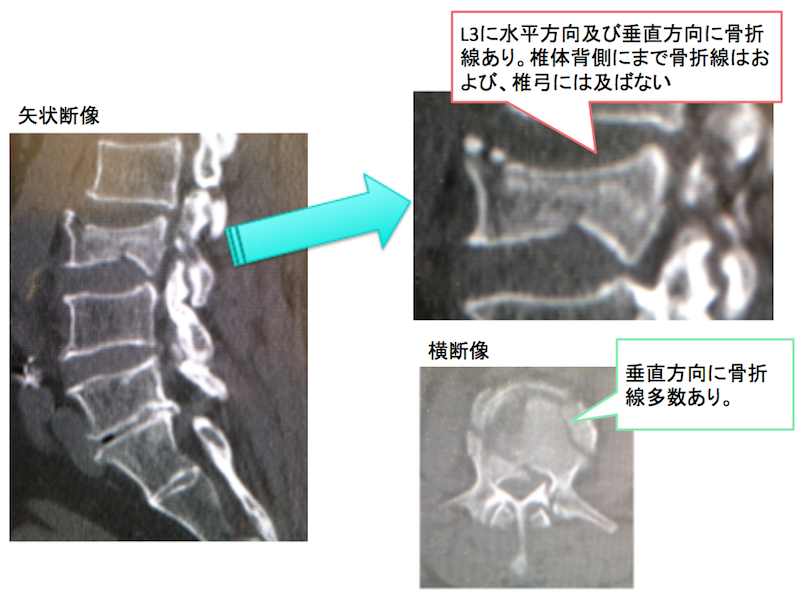
いつの間にか骨折を起こす部位は、ほとんどが背骨(脊椎)の圧迫骨折(以下から脊椎圧迫骨折と書きます)です。
一般的な脊椎圧迫骨折は、高い所から尻もちを衝いてしまって受傷するものなのですが、実はそれだけではありません!

ぎっくり腰とは医学的には「急性腰痛症」のことをいいます。
当院では70歳以上の方がぎっくり腰を起こした時は、まず脊椎圧迫骨折を疑います!
例えば、重たい物を繰り返し持ってしまって腰が痛くなった、突然前かがみになったら強い腰痛が出た、急に立ち上がったら腰に激痛が走ったなど・・・
また、以下のようなぎっくり腰の症状があった時はご注意です↓
4に関しては、背骨の叩打痛といって脊椎圧迫骨折の代表的な所見なのですが、背骨の叩打痛が起こらない人もおります。
腰痛での脊椎圧迫骨折はレッドフラッグス(赤旗徴候)に医学的に分類されており、放置した場合は背骨が丸くなってしまうことがあるため、当院では脊椎圧迫骨折を疑った場合、一度整形外科での精査をお願いしています。

整形外科へ通院した時に、ぎっくり腰での脊椎圧迫骨折を見逃されることがあります。
なぜなら、ぎっくり腰を発症してから約2~3週間ぐらいは、圧迫骨折の骨折した状態によっては、レントゲンに写らなく異常所見がないことが多いからです(レントゲンで異常が出ないことが多い)
当院では見逃されてご来院された事例は2件あったのですが、もう一度整形外科に行って頂いてレントゲンで異常があったケースは2件でした(発症から約3週間後に腰痛で来院した患者様)。
当然、ほとんどの整形外科医の先生は初期の脊椎圧迫骨折ではレントゲン検査で異常が出ないことは知っているのですが、一部では見逃されているということも事実です。
では、レントゲン検査で異常が出ない場合はどうしたらいいのでしょうか?
MRI検査になります。ただ、当日にMRI検査ができる整形外科院は少ないのが現状なので、ネットなどで調べて行くことをおすすめします。

2025年の日本の総人口に占める70歳以上の割合は約29.6%と推計されており、これは約3人に1人が70歳以上であることを意味しています。
すなわち、今後さらに「いつの間にか骨折(脊椎圧迫骨折)」が増加傾向になっていくことでしょう。
是非参考にして頂ければと思います。最後までお読みいただきありがとうございます。
フレイルとは、簡単にいいますと「加齢により心身が老い衰えた状態」のことをいいます。つまり、医学的には健康な状態と要介護状態の中間の段階で、身体の機能低下により様々な障害を起こしやすい状態となっているというものです。
コロナ禍により高齢者の方は外出する機会が減りました。行動制限や運動不足などによって様々な身体の機能低下が生じて、社会問題となったことがあります。これをコロナフレイルといいます。
今回はフレイルについて解説していきます。

高齢者の方が外出の機会が減り、フレイルになってしまってそれを放置してしまうとどうなるのでしょうか?
上記のイラストをご覧の通り要介護状態になってしまい、最悪の場合は寝たきりや認知症になってしまうこともあります。
そうならないためには、予防をしなければなりません。
上記の5項目のなかで3項目以上該当するとフレイル、1~2項目だけの場合はフレイル前段階と判断します。
フレイルには、体重減少や筋力低下などの身体的変化だけでなく、気力の低下などの精神的変化や社会的変化も含まれます。
また筋力低下に伴って、腰痛や膝の痛み、股関節の痛みなどを起こすことがあります。
フレイルで大事なことは予防になります。日常生活での活動や運動が一番の予防法です。
注意したいことは、近年日本の気候変動により高齢者にとって夏は外出することが困難なことが多く、熱中症の指針では31℃以上の外での運動は原則中止となります。そう考えると、夏に関しては施設(ジムなど)で運動することがいいでしょう。言い換えると、7~9月ぐらいは外出することが厳しく室内にいることが多くなり、フレイルになりやすい季節といえます。
秋の一人で行く登山に関しては、近年の10~11月は熊の出没などの野生動物問題がマスコミに取り上げられていることから、気をつけたほうがいいでしょう。
様々な問題もあると思いますが、よく検討して自分に合った活動や運動を行ってください。
最後にフレイルは家族の協力も非常に大事になりますので、時には強制させることも大事だと私は思っています。是非、参考にして頂ければと思います。
