


- Blog記事一覧 - 2024 8月の記事一覧
2024 8月の記事一覧
難病指定である「先天性無痛無汗症」以外の人は、痛みを経験した人はほとんどだと思います。
痛みは私たちの体にとってはかかせないシグナルで、体の異変を知らせてくれている感覚で「アラームサイン(体内の目覚まし時計)」ともいわれています。痛みという感覚があるおかげで、私たちの体が守られているということになります。しかし逆をいいますと、痛みは不快で日常生活に支障が出てしまい、痛みがあるよりかはないほうが当然いいでしょう。
そういった「痛み(疼痛)」について様々な面から解説させて頂きます。

実際の組織損傷もしくは組織損傷が起こりうる状態に付随する、あるいはそれに似た、感覚かつ情動の不快な体験
国際疼痛学会2020「痛みの定義」の日本語訳
つまり、組織が傷ついても、傷ついてなくても痛みは起こり、個人的な不快な経験(他人にはわからない不快な経験)であり、感情に影響を及ぼします。
また、痛みは心理的、社会的な要因によって影響を受けています。
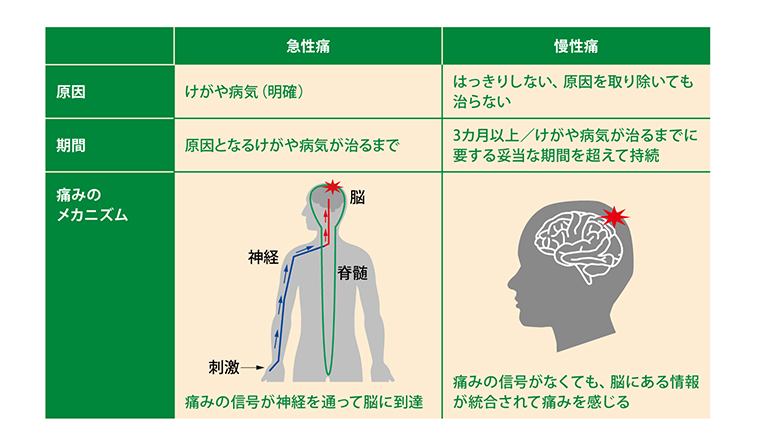
痛みには、急性痛と慢性痛があります。
急性痛とは、ケガなどによって体に異変を知らせてくれる「警告の信号」の役割がある痛みで、通常は組織の修復によって痛みは軽減していきます(長くても3ヶ月以内)。
慢性痛とは、3ヶ月以上持続する、あるいは通常の痛みが消失する期間を超えて持続する痛みで、脳や神経の誤作動や過敏化(疼痛感作)、心理社会的な要因などによって痛みを複雑にしています。ひどい場合には、うつ状態になってしまうことがあります。
痛みの多面性とは、「感覚」「情動」「認知」の3つの側面があります。
感覚は、痛みの場所、痛みの強さ、痛みの持続などといった痛みの種類を識別する身体的な痛みの感覚です。
情動は、痛みに対する感情の動きで、痛みによって引き起こされる不安、恐怖、抑うつなどの不快感をいいます。
認知は、過去に経験した痛みの記憶、注意、予測など、身体にとっての痛みの意義を評価して、認識することです。
とくに慢性痛に対して施術をしていく場合、この3つの多面性が重要となります。
痛みの原因には、「侵害受容性疼痛」「神経障害性疼痛」「痛覚変調性疼痛」の3つに分けられます。
侵害受容性疼痛は、痛みの刺激を神経の末端のセンサーがキャッチをし、それが脳に伝わることで痛みを感じるものです。打撲や捻挫などの機械的刺激、火傷(やけど)などの熱刺激、血流障害による痛み物質発生に伴う化学的刺激で起こります。日常的な痛みのほとんどが侵害受容性疼痛になります。
神経障害性疼痛は、神経そのものが傷ついたり、圧迫されて障害を起こすことで生じる痛みです。いわゆる「神経痛」のことで、椎間板ヘルニア、頚椎症性神経根症、帯状疱疹後神経痛などがこれに当たります。
痛覚変調性疼痛は、侵害受容性疼痛と神経障害性疼痛の2つの痛みを十分に説明できない痛みのことです。情動や認知が関わっている傾向が強い痛みで、以前は心因性疼痛ともいわれてましたが、現在は痛覚変調性疼痛という言葉で統一されています。

当院の施術で痛みを起こす組織は、骨(骨膜)、関節包、筋膜(筋)、神経になります(内臓にもありますが内臓痛は適応外となるので省略させて頂きます)。痛みは感覚神経の末端のセンサーでキャッチしており、センサーの数が豊富なほど痛みを敏感にとらえます(侵害受容性疼痛)。
その中でも、筋膜や関節包が痛みを拾っているケースが非常に多いです。
痛みのセンサーがキャッチする状況は、組織損傷、火傷、血行不良による酸欠などになります。
神経痛のメカニズムはまだ不明な点も多いですが、現在わかっている、神経そのものが圧迫を受けたときの痛みのメカニズムについて解説していきます。
通常は、正常な神経を圧迫しても痛みは起こらず、しびれが起こることが多いです。強い痛みがある場合、神経に炎症が起こっている可能性があり、その際は軽い刺激でも激痛を訴えることがあります。
神経そのものが圧迫により傷ついたこと(脱髄)で神経痛が起こり、針で刺すような痛み、電気が走るような痛み、焼けるような痛みと表現されることが多いです(脱髄による自然発火、脱髄による電気的信号の混入)。
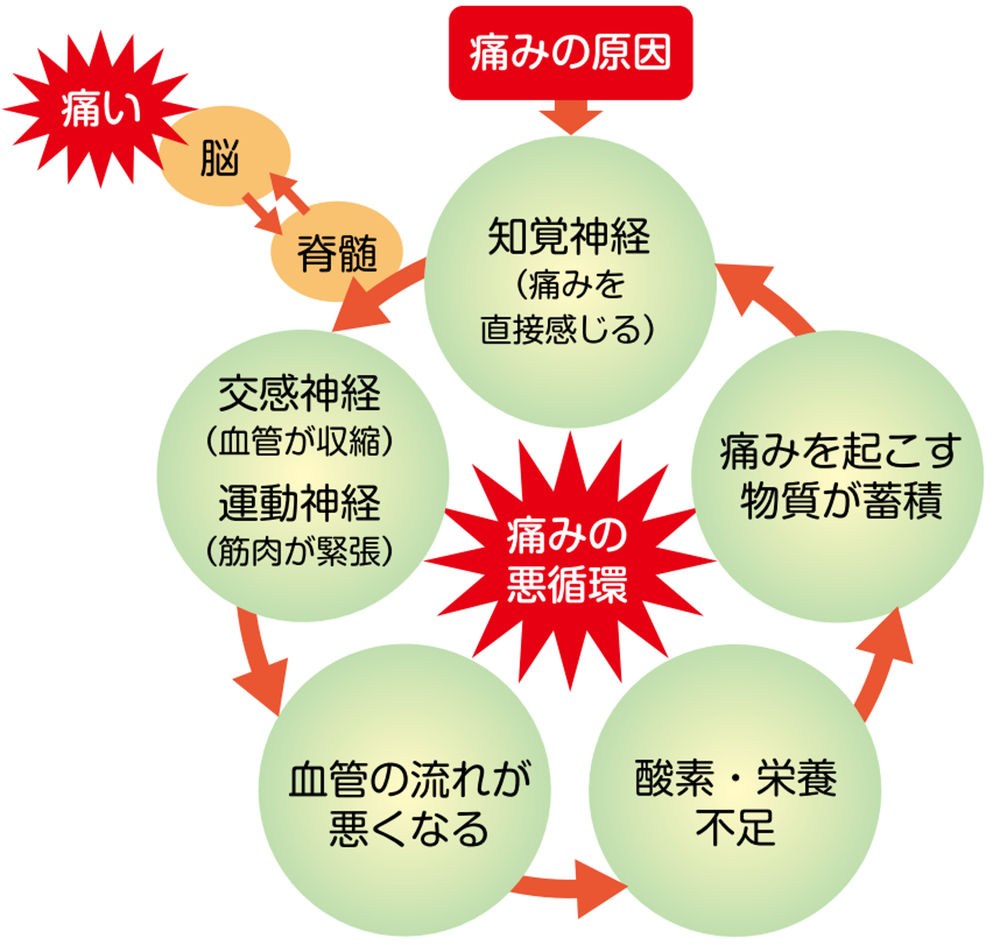
痛みが長引く要因として、痛みの悪循環というものがあります。
血流障害に伴う痛みは、筋肉の緊張以外にも交感神経が緊張することで、血管が収縮(閉じる)して影響を受けています。痛みが起こることで交感神経や運動神経は興奮し、また血流が悪くなることで痛み物質が発生し、痛みの悪循環から抜け出せない状態になることがあります。
大事なことは早期に施術をして、痛みの悪循環から抜け出すことです。
当院では、急性痛と慢性痛で施術方針が変わっていきます。
急性痛に関しては、組織損傷がない場合は血流の改善を目指して、主に手技療法、鍼(必ず行うものではない)、テーピングなどを行います。
慢性痛は、急性痛と違い日常生活への指導も重要になるため、慢性痛に有効とされている生活をご指導させて頂きます。
お気軽にご相談頂ければと思います。
まず、ここでは慢性の痛みのことを慢性痛とさせて頂きます。
慢性痛とは医学的に、通常の痛みが取れる期間を超えて持続する痛みとされています。では具体的に慢性痛をどのように判断するかといいますと、3ヶ月以上持続する痛みとされています。

慢性痛の種類には、急性痛を繰り返す慢性痛、急性痛が取れずに遅延化した慢性痛、難治性の慢性痛の3つに分かれています。
近年、難治性の慢性痛は「慢性痛症候群」という病気として捉えられています。
3ヶ月以上持続する痛みを慢性痛とされてますが、長く痛みが続いていることから様々な症状を伴うことがあります。その代表的なものが抑うつ症状です。
痛みというストレスによって抑うつ気分を起こしているのか?、抑うつ症状が身体の痛みとしての症状を起こしているのか?については、現在のところわかっていません。ただ、痛みが長引いている患者様をみていると、程度(軽度~重度)にもよりますが抑うつ状態になっている人は多くおります。
慢性痛が難治化や重症化すると、恐怖や不安などにより破局的思考(ネガティブな感情など)となり、最悪の場合はうつ病になってしまうことがあります。
また慢性痛の人は、痛みが取れないためにドクターショッピング、整(接)骨院ショッピング、整体院ショッピング、鍼灸院ショッピングをする人が多いです。施術をしてすぐに痛みが軽減すればいいのですが、たとえ施術をして痛みが軽減したとしても再び痛みが戻ることが多くあります。慢性痛の程度にもよりますが、基本施術だけで痛みが軽減することは難しいことが多いです。
現在、医学的にいわれている慢性痛のメカニズムは疼痛感作(中枢性感作、末梢性感作)というものが考えられています。
疼痛感作とは、痛みの繰り返しの刺激によって神経が変化を起こし、過敏化をしてしまうことです。具体的なメカニズムは、痛みの悪循環、脳内の痛み抑制システムの機能低下、脳内ドーパミン量の減少などがいわれています。
また、心理社会的要因によって慢性痛を起こしてしまうともいわれています。
慢性痛の考え方を火災で例えるなら、火事があると火災報知器(痛み)が鳴ります。その場合、当然火を消せば火事はおさまります。これが基本的に急性痛の考え方に対し、慢性痛は基本的に火事がなくても火災報知器(痛み)が鳴ってしまっている状態(誤作動)で、火事が起こっていないにも関わらず火災報知器が鳴っているので、当然火を消すことは効果はありません。したがって、火災報知器(痛み)を支配または指令を出している所を修正していくという考え方になります。火災報知器を支配または指令を出している所は、いわゆる神経であり脳になります。
すなわち、慢性痛の施術は痛い場所を施術するだけでなく、脳・神経の機能に対してアプローチをしていくことが必要になります。
慢性痛が施術をして軽減または消失すれば問題ないのですが、慢性痛の程度にもよりますが、基本的には痛みをゼロにすることは困難です。
痛みの軽減は、慢性痛の施術の最終目標の1つではありますが、第1目標ではありません。
患者様の痛みを管理を行いながら、生活の質や日常生活動作を向上させることを施術の目的となります。
代表的な慢性痛は、慢性腰痛、慢性の膝痛、慢性の首の痛みになります。
まず1つ目は、痛みの仕組みを知ること(慢性痛の仕組みを知ること)が大事です。慢性痛はどうやって起こるのか?、慢性痛になると何が問題なのか?など、当院では施術をしながらカウンセリングをしていきます。
2つ目の数年続いている慢性痛でお困りの方に関しては、痛みをゼロにすることは考えないこと(自分の痛みと戦わないこと)で、考え方を変える必要があります。痛みをゼロにすることは非常に難しいため、それを追いかけてもプラスになることはありません!大事なことは、痛みはあるけれど痛みが気にならない日常生活ができることを目指していきます。
最後の3つ目のこれが一番重要と思っていますが、運動することです。慢性痛には運動が積極的に推奨するというエビデンス(科学的根拠)があります。しかし、どのような運動が効果的なのかについては、はっきりとしたエビデンスはありません。ただ、大事なことはどのような運動でも問題ないので、運動を習慣化することです。

以上、慢性痛に関して解説させて頂きました。参考にして頂けばと思います。
妊娠して出産後(帝王切開はのぞく)、「骨盤が開いている」や「骨盤が歪んでいる」と聞いたことがあるかと思います。
当院に産後の骨盤矯正でお越し頂いた患者様には、毎回このような2つの質問を必ずしております。
① なぜ産後の骨盤矯正をされたいのですか?
② 骨盤が開いたり、骨盤が歪んでいるという自覚がありますか?
ご来院されたほとんどの人は、①に関しては「身の周りの人から整体に行った方うがいいと言っているから」、「ネットに書いてあるから」と言っていました。
②に関しても、当院にご来院されたほとんどの人は「自覚がない」と言っていました。
これらを踏まえて解説させて頂きます。

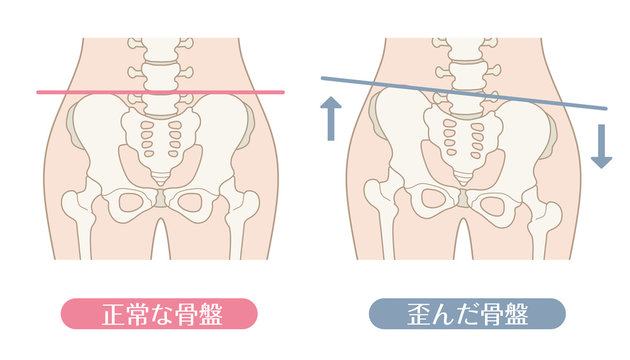
結論からいいますと、一般的に骨盤が開いたり、歪んだりすることはありません!
まず、妊娠や出産に関係するのが女性ホルモンで、女性ホルモンは妊娠・出産以外にも結合組織(いわゆる膜)を滑らかにする作用があります。
妊娠中は出産するために女性ホルモンが多く分泌されて骨盤を柔らかくしているのに対し、出産後は女性ホルモンの分泌が妊娠中よりも緩やかに下がっていき妊娠前の状態に戻ろうとします。つまり、出産するために柔らかくなっていた骨盤は妊娠前の状態に戻るということになります。
したがって、骨盤が妊娠前の状態に戻るということは産後の骨盤矯正は行っても行わなくてもどちらでもよいということになります。
ちなみに、出産後女性ホルモンのバランスが大きく変化をして妊娠前に戻っていくまでの過程を産褥期(さんじょくき)といい、産褥期は個人差はありますが6~8週間ぐらいかかるといわれ、人によっては様々な問題が起きることがあります。

出産後、女性ホルモンのバランスが大きく変化する産褥期は、人によって身体に以下のような様々な症状が出ることがあります。
ただし、産褥期を過ぎれば上記の症状は軽減することがほとんどです。
産熟期での様々な症状は当院で施術が可能ですので、ご相談頂ければと思います。

今まで書かせて頂いた内容をご覧頂ければお分かりだと思います。産後も産後以外もそうなのですが、腰痛は骨盤の歪みが直接的な原因ではありません!
ただ、腰痛の痛みの程度でかばった動作(代償動作)をするために骨盤が歪むことは考えられます。
骨盤が歪んでいるということは、骨盤の数mmの位置関係の左右差または前後差があるということを歪みと考えます。そのような人が必ずしも腰痛を訴えるとは限らないからです。これは私の施術経験からでもいえることです。
では、なぜ産後に腰痛が起こるのでしょうか?
考えられる理由は2つあり、1つ目は産褥期での身体の変化、2つ目は子育てによる不良姿勢や腰への負担です。
どちらにしても腰痛の施術をしていくことには変わりありません。
参考にして頂ければと思います。最後までお読みいただきありがとうございます。
第三の腰痛ともいわれている障害で、お尻の皮膚を走る神経が骨盤の骨の所で擦れたり、癒着されて痛みを起こす障害です。
とくに上殿皮神経と中殿皮神経が障害され、痛みが長引いてしまう腰痛が特徴です。

猫背や仙骨が当たったまま長時間座ってしまっている不良姿勢、お尻の筋・筋膜も硬さなどによって、殿皮神経が圧迫・絞扼されることによって生じることが多いです。
症状は重症度によって様々ですが、寝返りでの痛み、起き上がりでの痛み、長時間座っての痛み、腰の前かがみでの痛みなどがあります。
当院では主に鍼、キネシオテーピング、殿皮神経リリース(手技)で施術をしています。
症状に変化がない、または改善の見込みがない場合は、整形外科で手術の検討を考慮することもあります。
殿皮神経障害は、整形外科での画像検査(レントゲンやMRI)では異常が出なく、見逃されることも多くあります。
殿皮神経障害の患者様を多くみてきましたが、施術をして症状が軽減するのに数ヶ月かかってしまうことがあり、本当に長引いてしまう腰痛です。
施術を継続して改善を目指していきます。
当院ではめまい体操を実施しています。めまい体操のことを専門的に「前庭リハビリテーション」といいます。
まずはじめに、法律的に「前庭リハビリテーション」とはいえないため、以下からは「めまい体操」と書かせて頂きます。

めまい体操の前に「年齢とめまい」についてお話しさせて頂きます。
めまい症状には、回転性めまい、浮いたようなめまい(浮動性めまい)、身体が揺れるような不安定性めまいがあります。そのめまいが起こる理由の1つとして「加齢」が考えられています。
高齢になると内耳と筋肉、脳にバランス情報を伝える神経のすべてが衰えてきます。
米国における7000人を対象とした調査では、60~69歳で50%、80歳では85%の方のバランス機能が低下するという報告があります。詳しくいうと、三半規管は70歳以降で機能低下を起こします。
また、耳石器は50歳から加齢変化が始まり、小脳は50歳から衰え始めます。
45歳から眼は老眼になり、下半身の筋肉も30歳から年間0.6%以上減少し、60歳になると18%も減少しているという計算になります。
そこで必要となってくるのが「めまい体操」になります。

めまい体操とは、簡単にいいますと「平行感覚の訓練」のことです。
平行感覚を詳しくいうと、目(視刺激)・耳(頭部の運動による前庭刺激)・首(頚部の運動による前庭刺激)・足の裏(直立、歩行などによる深部感覚刺激)となります。
平行感覚の訓練には4つの体操があります。
この4つを繰り返し行うことで、三半規管、前庭神経系、脳の活性化を目指していき、めまいが起こりづらい体をつくっていきます(1回や2回だけやっても効果はでてきません)。
<料 金> めまい体操1回 3,300円(税込) ※ 2回目以降はご本人で実施して頂くか、来院希望の場合は相談
ここで質問です。
フィギュアスケートの選手がダブルアクセルやトリプルアクセルなどの回転技をしている時に目が回っていると思いますか?
もし目が回っていたら、次の演技ができないですよね。これは、目が回らないように訓練をしているからなんです。
言い換えると、フィギュアスケートの選手のような訓練はいらないにしても、一般の人も訓練をすれば目が回らないようになるということです。
すなわち、訓練をすればめまいは起きづらくなります。
ここからは医学的根拠のお話しになります。
めまいの実験で証明しているのが、「バラニーの回転椅子」を用いた回転後の眼のゆれ(眼振)の検査というもので、これは、頭部を前屈した状態で座り姿勢で目を開けたまま椅子に座り、椅子を回転させてから停止させた後の眼の揺れをみる検査です。
回転停止後には、半規管の慣性による内リンパの流動により、回転後眼振という回転中と逆向きの眼のゆれが出現します。
ところが、何度もこの検査を行っていると、先ほどの回転を伴うめまい感と眼のゆれを打ち消そうとします。この止めた後の眼のゆれが出にくくなる現象を「RD現象(レスポンス・ディクライン現象)」といいます。
医学的にバランスを司る小脳を介する前庭神経核の抑制が起こるためといわれています。
これが、めまい体操が効く根拠になります。

まず、めまいが軽快していく体のしくみを説明させて頂きます。
めまいとは、片側の三半規管の機能が低下することより、前庭神経核(バランスの神経の核)の機能の低下を起こします。すると、回転性めまいや目のゆれ(眼振)が出て、片側のバランス障害(前庭障害)を認めると、小脳が働き始め、バランス系(前庭系)の左右差を軽減するように働きます。
これを「小脳の中枢代償」といいます。
この小脳の中枢代償の働きを促すためには、いつまでも安静にして寝ているだけではめまいは良くなりません!
めまいで恐怖感、不安感があるのは仕方のないことだと思いますが、まずは無理のない範囲で少しづつ日常生活で行動をして、可能であればめまい体操を実施していければと思います。
